Tendinopatias do Tendão Tibial Posterior A disfunção do tendão tibial posterior (DTTP) é uma condição comum entre as patologias do pé e tornozelo. …
A dor lombar (lombalgia) é a principal causa de incapacidade em todo o mundo (Vos et a., 2018). Acredita-se que uma proporção significativa (16%–35%) dessas apresentações envolva o complexo da articulação sacroilíaca (Maigne et al., 2005; Liliang et al., 2011).
Há três grandes categorias de dor na articulação sacroilíaca (SI): dor na articulação SI relacionada à gravidez; patologia específica da articulação SI (por exemplo, espondiloartropatia ou fratura) e; dor relacionada à articulação SI de origem desconhecida ou inespecífica (Vleeming et al., 2008).
Quando um paciente procura atendimento devido a dor na região lombar, na cintura pélvica ou em ambas, o papel do profissional de saúde é realizar um exame minucioso e direcionar o cuidado adequado, e a síndrome da articulação SI é uma condição complexa que representa um diagnóstico difícil, portanto, os profissionais da saúde devem estar preparados para um manejo clínico adequado.
A articulação SI pode ser inferida como fonte de nocicepção local por meio de testes de provocação de dor bem documentados na literatura (Laslett et al., 2005).
No entanto, o resultado destes testes não informa ao profissional da saúde por que as estruturas estão sensíveis. Frequentemente, a disfunção do movimento da articulação SI é considerada como um fator responsável pelo aumento da sensibilidade do tecido local e dos sintomas subsequentes, no entanto, a plausibilidade biológica de se chegar a tais conclusões com base na detecção de disfunção de movimento e palpação da articulação tem sido questionada há mais de 10 anos (Beales et al., 2015). Um entendimento biopsicossocial é importante para diagnóstico e tratamento da complexidade da dor sacroilíaca.
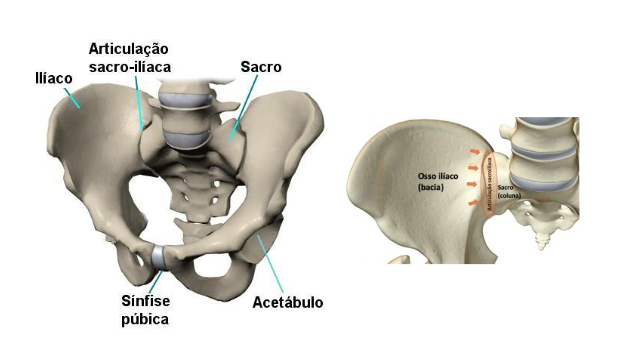
As articulações sacroilíacas (figura 1), marcam a transição entre a extremidade caudal do esqueleto axial e o esqueleto apendicular inferior. Possui características estruturais únicas que satisfazem suas funções ímpares. A grande e rígida articulação SI se destina principalmente à estabilidade, assegurando uma transferência efetiva de cargas potencialmente altas entre a coluna vertebral, as extremidades inferiores e finalmente o chão (Neumann, 2021).
As articulações sacroilíacas, fazem parte da cintura pélvica, sendo seus componentes: o sacro, o par de articulações sacroilíacas, os três ossos de cada hemipelve (ilíaco, púbis e ísquio) e a articulação da sínfise pubiana.
Estruturalmente, a articulação SI é relativamente rígida, na vida adulta se torna uma articulação sinartroidal modificada, ou seja, possui pequena separação com tecido conjuntivo fibroso entre os ossos, tornando-a praticamente imóvel. A articulação é reforçada por um extenso e espesso conjunto de ligamentos para fornecer estabilização. As articulações são inervadas pelo sistema somatossensorial, e, portanto, podem ser fonte de nocicepção (Neumann, 2021).
A prevalência de dor lombar ao longo da vida é em torno de 85%, em cerca de 25% destes pacientes, a articulação sacroilíaca pode ser uma importante fonte nociceptiva da dor. A maioria das patologias da articulação SI afeta uma população de pacientes adultos.
No entanto, existe uma distribuição bimodal com dois picos – adultos mais jovens, após lesões desportivas ou gravidez e, adultos mais velhos, possivelmente relacionado ao processo natural de degeneração articular e/ ou estilo de vida.
Esta condição pode afetar ambos os sexos, feminino e masculino, e a disfunção na articulação pode ser mais comum em indivíduos que levam um estilo de vida sedentário (Raj et al., 2023).
s sintomas da dor sacroilíaca costumam ser difíceis de distinguir de outros tipos de dor lombar. É por isto, que o diagnóstico é muito complexo. Os pacientes geralmente se queixam de dor profunda, que pode se estender pela parte posterior da coxa e até o joelho.
A dor pode frequentemente parecer e ser diagnosticada erroneamente como dor radicular. Os pacientes também podem queixar-se de dor ao sentar-se, deitar-se sobre o lado ipsilateral ou ao subir escadas. A dor da articulação sacroilíaca geralmente segue um evento desencadeante e não surge insidiosamente (Chou et al., 2004). O evento desencadeante ajuda a diferenciar entre a dor que surge na articulação sacroilíaca e a dor que surge nas articulações facetárias ou no disco.
A dor facetogênica ou discogênica tende a ser de início insidioso, enquanto pacientes com disfunção da articulação sacroilíaca podem identificar um evento precipitante. Os eventos precipitantes usuais são colisões de veículos motorizados, quedas, estresse repetitivo ou gravidez (Raj et al., 2023).
Pacientes com disfunção isolada da articulação SI geralmente localizam sua dor inferior e medialmente à EIPS (espinha ilíaca póstero-superior).
Apontar o dedo para esta área é o teste do dedo de Fortin (Fortin e Falco; 1997). Porém, a dor localizada nem sempre é uma apresentação clínica confiável (Thawrani et al., 2019). Um exame físico abrangente deve considerar patologias alternativas na coluna toracolombar, órgãos pélvicos ou quadril que possam referir dor à região posterior do quadril.
Vários testes de estresse para identificar disfunção da articulação sacroilíaca são descritos na literatura. Infelizmente, não existe um teste único que seja sensível e específico na identificação da disfunção da articulação sacroilíaca. Abaixo, é descrito os principais testes utilizados para avaliação da dor SI (Raj et al., 2023):
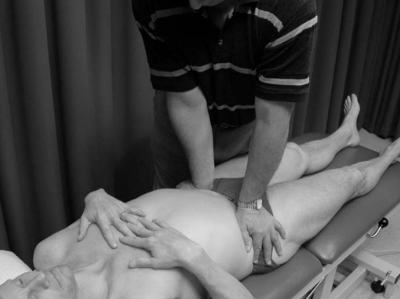


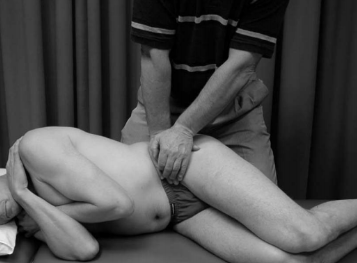
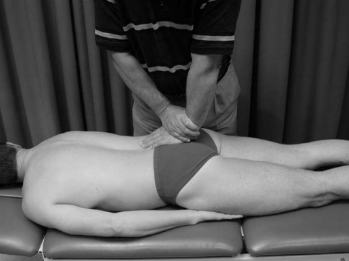
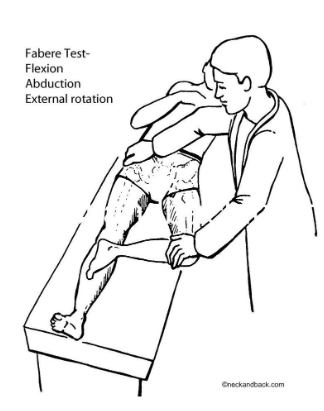
A presença de três ou mais testes provocativos poderá aumentar a precisão diagnóstica (Szadek et al., 2009). No entanto, há mais de uma década que as evidências desafiam a plausibilidade destes testes para diagnosticar uma suposta disfunção de movimento da articulação SI (Laslett M, 2008). As críticas incluem questões como o fato de os examinadores detectarem manualmente os movimentos da articulação SI através de múltiplas camadas de tecido, e o fato de os movimentos serem tão pequenos que a detecção externa por métodos manuais é questionável. Dada a dificuldade perceptual inerente à detecção de movimentos tão pequenos, é provável que qualquer percepção de movimento possa ser atribuída a outros fatores, tais como o movimento dos tecidos moles ou a ativação muscular associada à dor como resposta à atividade nociceptiva.
A dor sacroilíaca é de natureza multidimensional, a sensibilidade mecânica é apenas um componente da experiência de dor produzida pelo cérebro em resposta à ameaça percebida ao tecido. A avaliação da ameaça pelo cérebro é um processo complexo que não é totalmente compreendido (Apkarian et al., 2011).
As alterações no padrão de movimento parecem ocorrer imediatamente após o início da dor e podem, portanto, ser uma resposta natural à percepção de ameaça. Tais mudanças parecem ser influenciadas por fatores cognitivos, como o medo do movimento (Karayannis et al., 2013), a falha na reversão dessas crenças pode resultar na manutenção da dor (Hodges e Moseley, 2003). Portanto, avaliar aspectos cognitivos, relacionados às crenças inadequadas também apresenta importante relevância clínica.
Além dos testes clínicos, estudos de imagem podem ajudar a descartar outras possíveis fontes de nocicepção. Radiografias simples identificam patologias no quadril e também alterações na articulação sacroilíaca. A tomografia computadorizada fornece anatomia mais detalhada da arquitetura óssea. Vale ressaltar que exames de imagem são recomendados apenas uma presença de bandeiras vermelhas, achados inespecíficos nos resultados de tais exames estão associados à piora funcional de pacientes com dor crônica, isto pode reforçar crenças inadequadas (atribuindo dor à vulnerabilidade estrutural/ anatômica da coluna) e, portanto, contribuindo para um ciclo vicioso de medo-evitação (Lin et al., 2013).
A avaliação fisioterapêutica também envolve avaliação da amplitude de movimento, mobilidade, palpação (sobre a articulação SI geralmente provoca dor), movimentos evitados/ temidos, assim como movimentos mal adaptativos.
Questionários
A dor é uma experiência individual e complexa, portanto, as várias dimensões da dor, devem ser avaliadas. Existe uma gama de instrumentos disponíveis na literatura para avaliar as dimensões sensorial, cognitivo/ comportamental e afetiva da dor. O clínico deve realizar uma escuta atenta e direcionar a sua avaliação, aqui são apresentadas algumas ferramentas que podem auxiliar nesta avaliação:
O tratamento conservador é indicado para o manejo da dor SI, terapias não cirúrgicas convencionais, como medicamentos, fisioterapia, denervação por radiofrequência e injeções diretas na articulação SI, podem apresentar algum benefício terapêutico (Falowski et al., 2020). Os profissionais da saúde, devem, primariamente, treinar suas habilidades de comunicação, considerando o efeito potencialmente prejudicial das mensagens implícitas e explícitas de fragilidade que transmitem através da avaliação e gestão com base num paradigma de disfunção do movimento.
Crenças relacionadas às percepções de fragilidade baseadas em explicações patoanatômicas estão ligadas a um comportamento de evitação que, por sua vez, pode sustentar a dor e a incapacidade em um ciclo vicioso de medo e evitação. Assim, os profissionais da saúde precisam considerar cuidadosamente a influência que as explicações patoanatômicas e os rótulos que sugerem fraqueza estrutural, anormalidade ou instabilidade têm nas crenças, comportamentos e respostas emocionais dos pacientes (Thorvaldur et al., 2019).
Reconceitualizar crenças relacionadas a dor está alinhado com a literatura atual dos conhecimentos modernos da neurociência da dor, por exemplo:
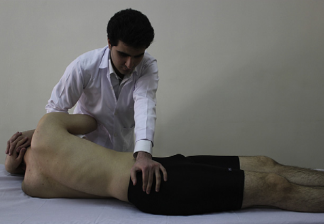
Manipulação Lombar
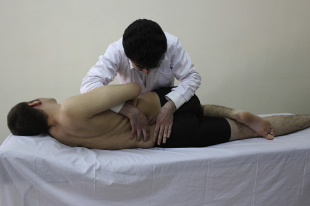
Portanto, modalidades combinadas de tratamento fisioterapêutico apresentam boa eficácia para o tratamento da dor SI. Exercícios globais, exposição com controle aos movimentos temidos, educação baseada em neurociência da dor e terapia manual são recomendados para um tratamento integral destes pacientes.
A educação desempenha um papel vital na gestão do cuidado ao paciente, dar sentido à dor do paciente parece ser um processo importante para promover o autocuidado.
O processo de reabilitação deve envolver metas de tratamento compartilhadas com o paciente, assim como, os instrumentos de auto-relato podem fornecer critérios para alta de forma quantitativa, portanto, ressignificar crenças inadequadas e melhorar o enfrentamento da condição, podem desempenhar um papel importante para o sucesso terapêutico a longo prazo.
Pesquisas anteriores demonstraram que o questionário ODI apresentou mínima mudança importante de 10-12 pontos, e a END apresentou uma mínima mudança importante de pelo menos 2 pontos (Ostelo et al., 2008). Portanto, reduzir minimamente estas pontuações nas escalas de incapacidade e dor, podem ser critários para alta, assegurando uma melhora clínica importante do paciente.
Para aprofundar seus conhecimentos sobre o manejo da dor sacroilíaca, assista o episódio #116 – “Dor Sacro-Iliaca: Precisamos ser específicos?” com Murilo DeMarco, disponível [aqui].
Apkarian AV, Hashmi JA, Baliki MN. Pain and the brain: specificity and plasticity of the brain in clinical chronic pain. Pain.12/13 2011;152(3 suppl):S49–S64.
Beales D, O’Sullivan P. A person-centered biopsychosocial approach to assessment and management of pelvic girdle pain. In: Jull G, Moore A, Falla D, Lewis J, McCarthy C, Sterling M, eds. Grieve’s Modern Musculoskeletal Physiotherapy. 4th ed.Elsevier; 2015:488–495.
Bialosky JE , Bishop MD, Price DD, Robinson ME, George SZ. The mechanisms of manual therapy in the treatment of musculoskeletal pain: a comprehensive model. Man Ther.2009/10/01/2009;14:531–538.
Chou LH, Slipman CW, Bhagia SM, Tsaur L, Bhat AL, Isaac Z, Gilchrist R, El Abd OH, Lenrow DA. Inciting events initiating injection-proven sacroiliac joint syndrome. Pain Med. 2004 Mar;5(1):26-32.
Falowski S, Sayed D, Pope J, Patterson D, Fishman M, Gupta M, Mehta P. A Review and Algorithm in the Diagnosis and Treatment of Sacroiliac Joint Pain. J Pain Res. 2020 Dec 8;13:3337-3348. doi: 10.2147/JPR.S279390. PMID: 33335420; PMCID: PMC7737553.
Fortin JD, Falco FJ. The Fortin finger test: an indicator of sacroiliac pain. Am J Orthop (Belle Mead NJ). 1997 Jul;26(7):477-80.
Hodges PW, Moseley GL. Pain and motor control of the lumbopelvic region: effect and possible mechanisms. J Electromyogr Kinesiol.2003;13:361–370.
Karayannis NV, Smeets RJ, van denHoorn, Hodges PW. Fear of movement is related to trunk stiffness in low back pain. PloS One.2013;8:e67779.
Laslett M, Aprill CN, McDonald B, Young SB. Diagnosis of sacroiliac joint pain: validity of individual provocation tests and composites of tests. Man Ther.2005;10:207–218.
Laslett M. Evidence-based diagnosis and treatment of the painful sacroiliac joint. J Man Manip Ther.2008;16:142–152.
Liliang P-C, Lu K, Liang C-L, Tsai Y-D, Wang K-W, Chen H-J. Sacroiliac joint pain after lumbar and lumbosacral fusion: findings using dual sacroiliac joint blocks. Pain Med.2011;12:565–570.
Maigne J, Planchon C. Sacroiliac joint pain after lumbar fusion. A study with anesthetic blocks. Eur Spine J.2005;14:654–658.
Mark Laslett, Charles N. Aprill, Barry McDonald, Sharon B. Young. Diagnosis of Sacroiliac Joint Pain: Validity of individual provocation tests and composites of tests. Manual Therapy. Volume 10, Issue 3, 2005. Pages 207-218.
NEUMANN, Donald A. Cinesiologia do aparelho musculoesquelético: fundamentos para reabilitação. 3 ed. Rio de Janeiro: Guanabara Koogan, 2021.
Nusbaum L, Natour J, Ferraz MB, Goldenberg J. 2001.Translation, adaptation and validation of the Roland Morris questionnaire -Brazil Roland-Morris. Brazilian Journal of Medical and Biological Research. 34:203-210.
Ostelo RW, Deyo RA, Stratford P, et al. Interpreting change scores for pain and functional status in low back pain: towards international consensus regarding minimal important change. Spine (Phila Pa 1976). 2008;33(1):90-94.
Raj MA, Ampat G, Varacallo M. Sacroiliac Joint Pain. [Updated 2023 Aug 14]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK470299/.
Raj MA, Ampat G, Varacallo M. Sacroiliac Joint Pain. 2023 Aug 14. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan–. PMID: 29261980.
Simon Görtz, Kevin B. Fricka, William D. Bugbee – The hip, Editor(s): Marc C. Hochberg, Alan J. Silman, Josef S. Smolen, Michael E. Weinblatt, Michael H. Weisman. Rheumatology (Sixth Edition), Mosby, 2015, Pages 626-632, ISBN 9780323091381.
Siqueira et al. (2007). Análise das propriedades psicométricas da versão brasileira da escala tampa de cinesiofobia. Acta Ortopédica Brasileira, 15(1), 19-24.
Szadek KM, van der Wurff P, van Tulder MW, Zuurmond WW, Perez RS. Diagnostic validity of criteria for sacroiliac joint pain: a systematic review. J Pain. 2009 Apr;10(4):354-68.
Thawrani DP, Agabegi SS, Asghar F. Diagnosing Sacroiliac Joint Pain. J Am Acad Orthop Surg. 2019 Feb 01;27(3):85-93.
Thorvaldur S Palsson, William Gibson, Ben Darlow, Samantha Bunzli, Gregory Lehman, Martin Rabey, Niamh Moloney, Henrik B Vaegter, Matthew K Bagg, Mervyn Travers, Changing the Narrative in Diagnosis and Management of Pain in the Sacroiliac Joint Area, Physical Therapy, Volume 99, Issue 11, November 2019, Pages 1511–1519, https://doi.org/10.1093/ptj/pzz108
Vleeming A, Albert H, Östgaard H, Sturesson B, Stuge B. European guidelines for the diagnosis and treatment of pelvic girdle pain. Eur Spine J.2008;17:794–819.
Vos T; Abajobir AA; Abate KH; et al. Global, regional, and national incidence, prevalence, and years lived with disability for 328 diseases and injuries for 195 countries, 1990-2016: a systematic analysis for the global burden of disease study 2016. The Lancet.2018;390:1211–1259.
Sabrina S, Farooqui S, Khan MA, Khan AA, Khan FA. Effectiveness of Evidence Based Physical Therapy Management Approaches in Sacroiliac Joint Dysfunction: A Meta-analysis. J Coll Physicians Surg Pak. 2023 May;33(5):572-577. doi: 10.29271/jcpsp.2023.05.572. PMID: 37190695.
Lin IB, O’Sullivan PB, Coffin JA, Mak DB, Toussaint S, Straker LM. Disabling chronic low back pain as an iatrogenic disorder: a qualitative study in Aboriginal Australians. BMJ Open. 2013 Apr 9;3(4):e002654. doi: 10.1136/bmjopen-2013-002654. PMID: 23575999; PMCID: PMC3641505.
Kamali, F., Shokri, E., The effect of two manipulative therapy techniques and their outcome in patients with sacroiliac joint syndrome. Journal of Bodywork & Movement Therapies, 2011.
Mais do E-fisio
Tendinopatias do Tendão Tibial Posterior A disfunção do tendão tibial posterior (DTTP) é uma condição comum entre as patologias do pé e tornozelo. …
Tendinopatia do bíceps braquial A tendinopatia do bíceps braquial acomete principalmente a cabeça longa do músculo, e o sintoma mais comum é a …
Lesões do Ligamento Colateral Medial O ligamento colateral medial situa-se entre o côndilo medial do fêmur até o côndilo medial da tíbia. Sua …
Fratura de escafóide As fraturas de escafóide interferem diretamente na funcionalidade. São pontos chave para uma boa recuperação a abordagem no tempo certo …
Fraturas de Platô Tibial Fraturas do platô tibial podem ser graves e gerar grande perda funcional ao joelho acometido. Por isso necessitam de …
Doenças reumáticas As doenças reumáticas e musculoesqueléticas (DRMs) estão entre as doenças não transmissíveis mais prevalentes e onerosas no mundo, incluindo mais de …
Síndrome do Impacto Femoroacetabular A síndrome do Impacto Femoroacetabular (IFA) costuma ser um importante acometimento da articulação do quadril, resultando em limitações funcionais …