Tendinopatias do Tendão Tibial Posterior A disfunção do tendão tibial posterior (DTTP) é uma condição comum entre as patologias do pé e tornozelo. …
A Instabilidade Crônica de Tornozelo (ICT) é caracterizada por entorses de repetição, dor persistente no tornozelo, edema residual, instabilidade articular e falseio. Esse conjunto de sinais e sintomas levam a redução da capacidade funcional do indivíduo, interferindo assim em suas atividades de vida diária e esportiva.
Por: Carolina Lins
Para falarmos sobre ICT precisamos abordar o caminho que nos leva até ela: as entorses de tornozelo. Estas são as lesões mais prevalentes entre pessoas fisicamente ativas e estão associadas à dor, incapacidade funcional e altos custos em saúde pública (Gribble P, 2019). As entorses laterais de tornozelo (ELT) são mais incidentes que as entorses mediais, assim como nas instabilidades.
Estudos mostram que, aproximadamente 50% dos casos de ELT não procuram nenhum tipo de serviço médico e, quando procuram, somente 6.8% a 11% são encaminhados à reabilitação nos primeiros trinta dias de lesão (Doherty et al, 2016; Delahunt E et al, 2019). McCann et al (2018) apontam que 95% dos indivíduos retornam ao esporte em 11 dias após entorse com amplitude de movimento reduzida, baixa funcionalidade em questionários de função reportada, déficits em equilíbrios posturais dinâmicos e curto período de cicatrização de tecidos lesionados.
Curiosamente, o índice de re-lesão da ELT nos atletas está entre 70% e 80% e, segundo Fong et al, em 2007 e Hershkovich, em 2015, 40% dos casos de ELT evoluem para ICT na população em geral.
Segundo o International Ankle Consortium, a ICT é um conjunto de sintomas residuais após entorse significativa a qual o indivíduo que sofreu entorse primária ou experienciou entorses recorrentes no mesmo tornozelo apresentou sensações de instabilidade ou falseio pelo menos 2 vezes nos últimos 6 meses (Lin et al, 2021).
A ICT se apresenta de duas formas: instabilidade funcional e instabilidade mecânica, ou até mesmo a combinação delas.
A instabilidade mecânica é caracterizada pela hipermobilidade articular (Figura 1) que, muitas vezes, é adquirida nas pequenas entorses de repetição ao longo do tempo, levando a lassidão ligamentar e capsular (X. Shi et al, 2019). Esta pode progredir para a instabilidade funcional.
A instabilidade funcional é caracterizada por mudanças neuromusculares adversas como deficiências no controle neuromuscular e proprioceptivo (Sarcon AK et al, 2019). Pacientes com instabilidade funcional frequentemente referem sensação de falseio e entorses de repetição (Hertel, 2002). O pobre controle motor e equilíbrio estão associados a déficits proprioceptivos e, provavelmente, relacionados ao déficit de mecanoceptores de tecidos moles na região do tornozelo em questão (X. Shi et al, 2019).
A diminuição da força muscular, dorsiflexão, restrição da osteocinemática e artrite pós-traumática também são comumente encontradas nessa população (Lin et al, 2021). Além disso, estudos recentes reportam queixas sistêmicas como perda do padrão de movimento do membro inferior e alteração do reflexo H, bilateralmente.
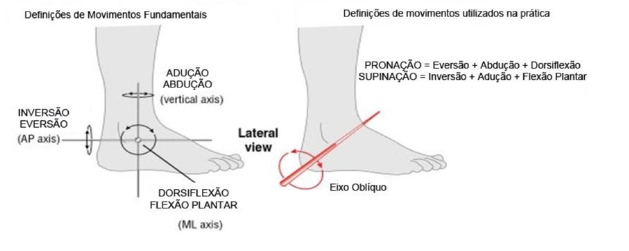
O complexo tornozelo/pé envolve três importantes articulações quando conservamos sobre entorses: talocrural, tibiofibular distal e subtalar. A primeira delas, talocrural, é uma articulação sinovial, do tipo gínglimo e realiza os movimentos de dorsiflexão (DF) e flexão plantar (FP). A articulação tibiofibular distal é uma articulação plana e que, através do movimento de deslizamento, é fundamental para a DF e FP. A articulação subtalar, também sinovial e plana, é responsável pelos movimentos de inversão (INV) e eversão (EVE). As três permitem movimentos combinados de pronação e supinação (Figura 2).
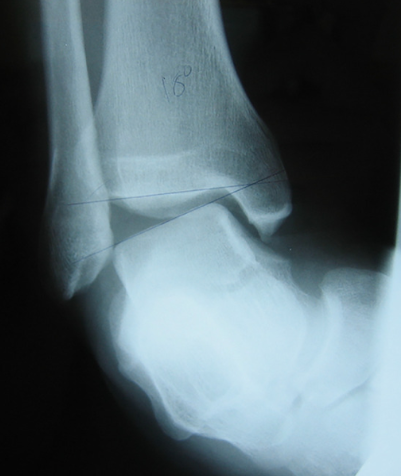
Quando o tornozelo se encontra em posição neutra, sua anatomia óssea é responsável pela estabilidade articular. Com cargas compressivas e descarga de peso, a superfície articular proporciona 30% da estabilidade rotacional e 100% da estabilidade em inversão (Renström AFH, 1999). Na ausência de carga a estabilização é feita pelos ligamentos. Em flexão plantar, a contenção óssea é diminuída, expondo assim, os tecidos moles a lesões. Os estabilizadores laterais do tornozelo (Figura 3) são os ligamentos do complexo lateral: ligamento talofibular anterior (LTFA), ligamento calcaneofibular (LCF) e ligamento talofibular posterior (LTFP) (Renström AFH, 1999).
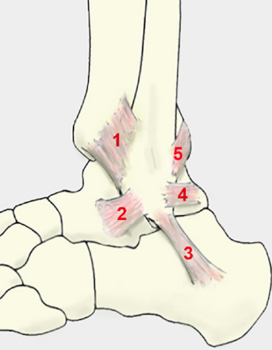
O LTFA (Figura 3) é o espessamento da capa tibiofibular que se origina da borda anterior e da ponta do maléolo lateral e corre anteriormente até o colo do tálus. Sua largura é de 6 a 10mm, 20mm de comprimento e 2mm de espessura. Se localiza quase paralelamente ao eixo neutro do pé. Em flexão plantar, entretanto, o paralelismo ocorre em relação ao eixo da perna. Como a maioria das entorses são laterais e o mecanismo do trauma em flexão plantar, esse ligamento é o mais frequentemente acometido (Renström AFH, 1999).
O LCF (Figura 3) origina-se na ponta do maléolo lateral e se insere, com pequena inclinação posterior, na porção lateral do calcâneo. É um ligamento extra-articular localizado logo abaixo dos tendões fibulares, medindo 20 a 25mm de comprimento e diâmetro de 6 a 8mm. Uma vez que se localiza quase perpendicularmente ao eixo do pé em posição neutra, as rupturas isoladas são menos comuns e acontecem quando o ligamento está sob tensão máxima com o pé em dorsiflexão em mecanismos de trauma mais graves (Renström AFH, 1999).
O LTFP (Figura 3) é o menos acometido nas entorses laterais. Tem sua origem na porção póstero-medial do maléolo lateral e inserção no processo posterior do tálus. Seu diâmetro médio é de 6mm e se encontra em tensão máxima com o tornozelo em dorsiflexão. Lesões isoladas do LTFP são extremamente raras e ocorrem como resultado de uma entorse severa do tornozelo, associada a lesões do LTFA e LCF (Renström AFH, 1999).
Tanto o LTFA quanto o LTFP contêm o deslocamento anterior e posterior, respectivamente, do tálus em relação à fíbula e à tíbia. Já o LCF limita a inversão do calcâneo em relação à fíbula. Durante a entorse em inversão o LTFA é o primeiro ligamento a ser lesionado. Se a força de ruptura continuar, o LCF será o próximo a romper-se seguido do LTFP (Renström AFH, 1999).
EPIDEMIOLOGIA
Fatores de risco
Em 2021, uma diretriz de prática clínica abordou os fatores de risco tanto para ELT quanto para ICT. Ambas as condições requerem história prévia de entorses, não utilizar nenhum suporte externo nas primeiras semanas após o trauma, não aquecer adequadamente antes de atividades físicas e por fim, não ter realizado treino proprioceptivo e controle motor em lesões prévias. Como fatores de risco específicos para ICT encontramos:
Avaliação
Na anamnese do paciente é fundamental que se entenda o histórico de entorses, saber quando foi o primeiro episódio, como este foi tratado, quanto tempo depois aconteceram os episódios seguintes.
É importante entender a percepção do paciente em relação às sensações de instabilidade e falseio. Muitas vezes essas queixas são confundidas e é necessário diferenciar uma da outra sendo que a instabilidade está relacionada à insegurança na prática de atividades diárias e esportivas e o falseio está relacionado à sensação de que algo “sai fora do lugar”.
Além disso, os mecanismos de trauma devem ser entendidos para que a correlação com o exame físico seja feita. Instabilidades mediais estão mais relacionadas à entorses por eversão, enquanto instabilidades laterais à entorses por inversão.
Vamos dividir o exame físico em algumas partes: testes diagnósticos, classificação do tipo de pé, avaliação do grau de edema, força e resistência muscular, amplitude de movimento em DF, testes funcionais e questionários de função reportada.
O teste de gaveta anterior (Figura 4) e do tilt talar (Figura 5) avaliam a integridade dos ligamentos talofibular anterior e calcaneofibular, respectivamente.
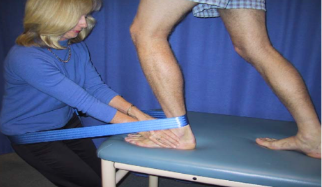
1) Teste de gaveta anterior: Segundo Grible P, 2019, o teste de gaveta anterior deve ser realizado com o membro inferior estabilizado por uma das mãos enquanto a outra segura firmemente o osso calcâneo transladando-o anteriormente. É recomendado que o teste seja feito bilateralmente para comparação da excursão linear do teste.
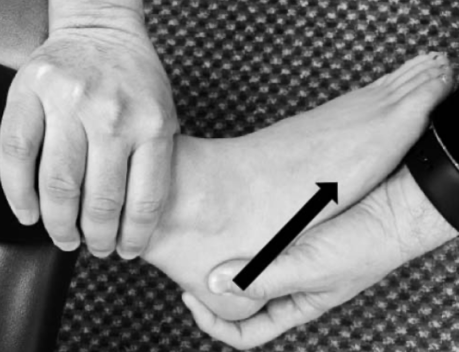
2) O teste do tilt talar: realizado com o tornozelo em posição neutra, a fíbula e a tíbia são estabilizadas por uma das mãos e a mão oposta promove uma força rotacional medial gerando estresse na parte lateral da articulação (Grible P, 2019).

3) Tipo de pé: recomendamos o uso da ferramenta Foot Posture Index (FPI-6) para classificar o pé do paciente. Pés supinados e hipersupinados são fatores de risco para entorses laterais e ICT. Decisões como uso de palmilhas para minimizar esse fator de risco podem ser norteadas pelo tipo de pé.
O FPI é uma ferramenta diagnóstica capaz de quantificar o grau de pronação, supinação ou neutralidade do pé. É uma ferramenta rápida, de fácil aplicabilidade clínica e científica. Além disso, não depende de nenhuma tecnologia (Martinez BR, 2019). Somente o primeiro item necessita de palpação e os outros itens, somente de observação.
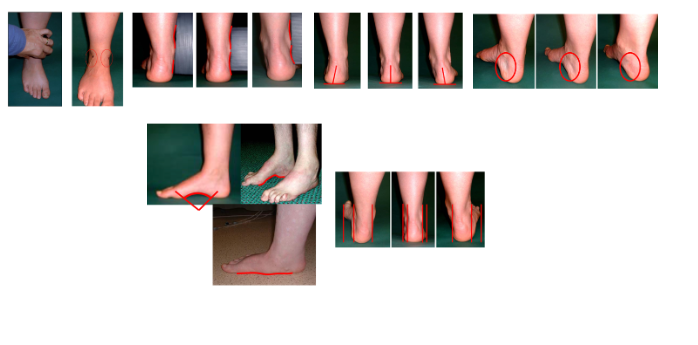
4) Figura em 8: A literatura apresenta um método válido e reprodutível de se mensurar o edema do tornozelo. (Rohner-Spengler M et al, 2007). Uma diferença entre os tornozelos de até 9.6 mm é considerada normal, acima disso, existe uma verdadeira diferença de volume nesta região. São 4 os pontos de referência para a medida: maléolos medial e lateral, tuberosidade do navicular e base do 5o metatarso (Figura 7).
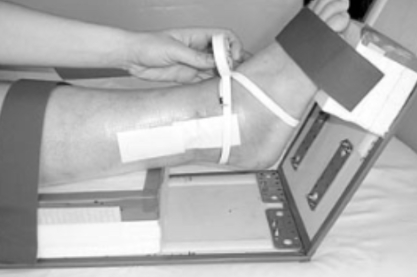
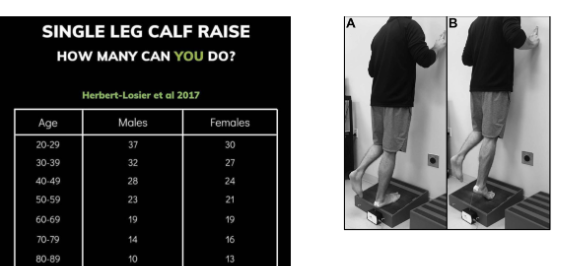
5) Avaliação de força e resistência: uma maneira simples de se avaliar a força e resistência dos flexores plantares é o teste de Heel Rise ou teste de elevação do calcâneo (Figura 8). Herbert-Losier et al 2017, atualizaram os valores normativos de acordo com a idade de indivíduos saudáveis. O paciente deve realizar o máximo de elevações (em flexão plantar) mantendo altura máxima e ritmo de 60 bpm no metrônomo. Caso essas duas premissas sejam desobedecidas a contagem das repetições deve ser interrompida.
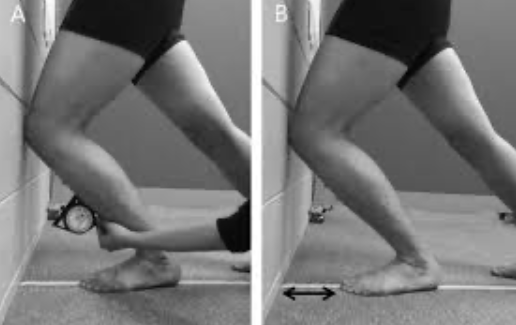
6) Lunge Test (teste de amplitude de movimento em DF): esse teste nos permite mensurar a amplitude de movimento da articulação talocrural com descarga de peso, ou seja, em cadeia cinética fechada. Pé e membro inferior devem ser posicionados em posição padrão, com segundo dedo e joelho alinhados perpendicularmente à parede. O paciente então avança o joelho anterior até encostar na parede, realizando sua máxima DF, sem perder o contato do calcanhar com o chão ( Vicenzino B et al, 2006). A medida pode ser feita através de inclinômetro ou pela distância entre o hálux e a parede.
7) Questionários de função reportada: O International Ankle Consortium recomenda o uso de alguns questionários para identificar subjetivamente a presença da ICT. Eles apresentam notas de corte severas e podem ser aplicadas tanto na prática clínica quanto científica. São eles:
O teste deverá ser desconsiderado quando o participante:
1- Não conseguir manter-se na posição de apoio unilateral;
2- Levantar ou mover o pé da posição na plataforma;
3- Descarregar peso com o pé de alcance;
4- Falhar ao retornar o pé de alcance para o início posição;
5- Retirar a mão da cintura durante a execução do teste
Tratamento Conservador
O tratamento conservador deve ser focado na recuperação da força e amplitude de movimento do complexo do pé e tornozelo e treino sensório-motor do membro inferior. Tratamentos passivos baseados somente em eletroterapia, crioterapia e repouso não são recomendados pela literatura. Caso haja falha no tratamento conservador é indicado o tratamento cirúrgico.
Para ganho de amplitude de movimento são recomendadas técnicas de terapia manual como as do conceito Maitland (Figura 13) e Mulligan (Figura 12). O principal movimento a ser restabelecido deve ser o movimento de DF pois a falta dele é considerada fator de risco para novas lesões.
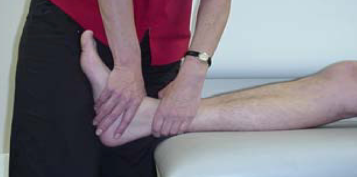
O ganho de força na reabilitação de ICT deverá focar tanto na musculatura extrínseca quanto intrínseca (Figuras 14 e 15). A exposição deve ser gradativa, com a tolerância do paciente. Além disso, o fisioterapeuta deve buscar sempre exercícios integrados de fortalecimento intrínseco e extrínseco. O uso da eletroestimulação neuromuscular associada aos exercícios (Figura 14) é uma ótima opção para recrutamento de unidade motora (McKeon PO et al, 2015).
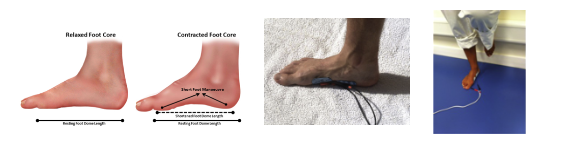
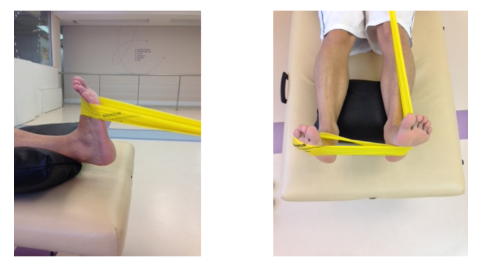
Quanto ao treino sensório-motor, uma revisão sistemática com meta-análise recente concluiu que o treino de equilíbrio melhora a funcionalidade, instabilidade e equilíbrio dinâmico em indivíduos com ICT (Mollà-Casanova et al, 2021). Plataformas instáveis aumentam a oscilação do centro de massa e, além disso, apresentam um grande desafio ao sistema de controle sensório-motor. Os parâmetros de atividade muscular são diferentes quando em solos estáveis e instáveis, sendo essa bem maior quando em solos instáveis (Pohl T et al.,2020).
O início deste trabalho deve acontecer em fase intermediária de recuperação, levando em consideração a tolerância do paciente, em relação ao controle de dor e edema. O American College of Sports Medicine recomenda que o aumento do nível de dificuldade na progressão dos exercícios de treino de equilíbrio pode ser atingido pela redução da base de suporte, desempenho de movimentos que perturbem o centro de gravidade e estressem músculos posturais. O treino sensório-motor em solos instáveis (Figura 16) pode e deve ser associado a outras fontes perturbadoras como aumento de carga, velocidade de execução, e até mesmo altura em casos de salto. Não há descrito na literatura nenhuma restrição quanto ao uso de superfícies instáveis como método de reabilitação em entorses de tornozelo ou instabilidade crônica de tornozelo.

USO DE BRACES E BANDAGENS
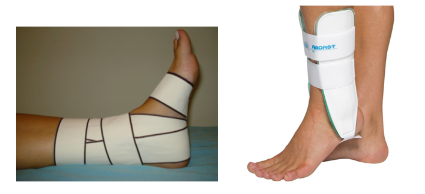
A última diretriz de prática clínica da JOSPT de 2021 (Martin RL et al, 2021) recomenda que pessoas com ICT utilizem bandagens rígidas ou estabilizadores de tornozelo durante a prática de atividade física. Os autores ratificam que pessoas que não usam suportes externos aumentam o risco de instabilidade.
Tratamento Cirúrgico
Em caso de falha no tratamento conservador, o tratamento cirúrgico é fortemente recomendado. Existem algumas possibilidades entre técnicas de reconstrução não-anatômicas e técnicas de reconstrução anatômicas.
Entre as técnicas não-anatômicas inclui-se os procedimentos de Evans, Chrisman-Snook e Watson-Jones.
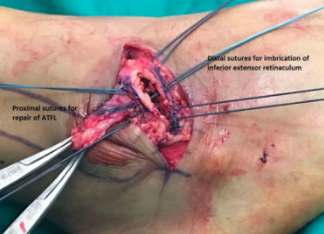
Entre as técnicas anatômicas, a mais conhecida e utilizada é a técnica de Bröstrom-Gould modificada (Figura 18). Ela restaura a anatomia, preservando a mobilidade das articulações talocrural e subtalar, mantendo uma marcha normal quando comparada às técnicas não-anatômicas (Chew CP et al, 2018).
O pós-operatório deve respeitar 6 semanas para descarga de peso, porém com mobilização precoce e fortalecimento isométrico de musculatura intrínseca e extrínseca do pé e tornozelo. Entretanto, recomendamos fortemente que o fisioterapeuta mantenha contato constante com o médico responsável pela cirurgia, pois muitas vezes intercorrências cirúrgicas acontecem e que devem ser compartilhadas com a equipe multiprofissional envolvida.
Tempo de Tratamento e Metas a tratar com o paciente
A literatura não nos traz um tempo exato de tratamento para ICT. Tudo vai depender do engajamento do paciente, da aliança terapêutica criada com o fisioterapeuta, dos objetivos alinhados entre ambos e principalmente, se os critérios de alta e retorno ao esporte foram atingidos.
Ainda temos um grande número de profissionais e pacientes que baseiam a alta somente nas variáveis dor e edema. Enquanto não olharmos para todas as variáveis acima citadas, continuaremos contribuindo para o aumento da incidência da ICT no mundo.
Critérios de retorno ao esporte
Os critérios de retorno ao esporte voltados ao complexo pé e tornozelo estão em franca construção. Se compararmos com outras articulações como joelho e ombro ainda há bastante atraso. Em 2019, Tassington et al apresentaram o PAASS, com um olhar mais amplo a atento às necessidades dos atletas.

O PAASS se preocupa com a severidade da dor; deficiências do tornozelo como amplitude de movimento, força e desempenho muscular; percepção do atleta em relação a confiança, estabilidade e questões psicossociais; controle sensório-motor como equilíbrio e controle postural dinâmico; e por fim o desempenho funcional da atividade física em questão através de testes funcionais específicos.
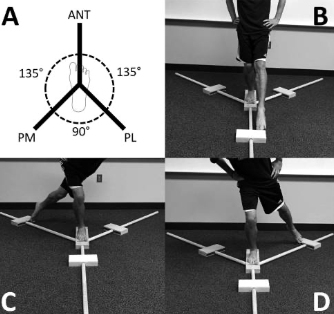
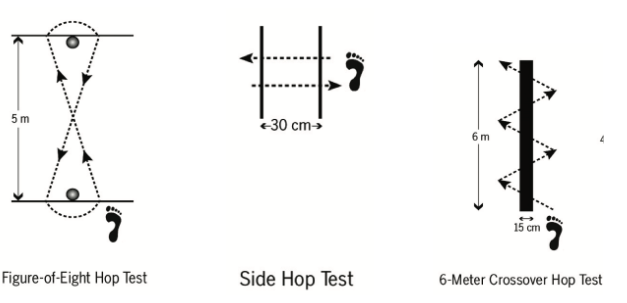
A grande novidade que está a caminho é o ANKLE GO SCORE, apresentado no último Simpósio Internacional de Tornozelo realizado no Japão, em 2022. Ainda em submissão, o ANKLE GO SCORE é um conjunto de testes funcionais e questionários de função reportada desenvolvido pelos autores B Picot, R Lopes, G Rauline, F Fourchet e A Hardy. Eles utilizaram os questionários FAAM e FAAM Sports e ALR-RSI Scale. Como testes funcionais utilizaram o Single Leg Stance, Y-balance Test, Side Hop Test e Figure-of- 8 Test.
American College of Sports Medicine. American College of Sports Medicine position stand. Exercise and physical activity for older adults. Med Sci Sports Exerc 2009;41:1510–30.
Barbanera M et al. Semi-rigid brace and taping decrease variability of the ankle joint position sense. Motriz: rev. educ. fis. 20 (4)- Oct-Dec 2014.
Caffrey E et al. The ability of 4 single-limb hopping tests to detect functional performance deficits in individuals with functional ankle instability. J Orthop Sports Phys Ther. 2009 Nov;39(11):799-806.
Chew CP et al. Periosteal flap augmentation of the Modified Broström–Gould procedure for chronic lateral ankle instability. J Orthop Surg (Hong Kong) 2018 Jan-Apr;26(1):2309499018757530.
Collins N et al. The initial effects of a Mulligan’s mobilization with movement technique on dorsiflexion and pain in subacute ankle sprains. Manual Therapy 9 (2004) 77-82.
Delahunt E et al. Risk Factors for Lateral Ankle Sprains and Chronic Ankle Instability. J Athl Train 2019 Jun;54(6):611-616.
Doherty et al. Recovery From a First-Time Lateral Ankle Sprain and the Predictors of Chronic Ankle Instability: A Prospective Cohort Analysis. Am J Sports Med 2016 Apr;44(4):995-1003.
Gustavsson, A., Neeter, C., Thomeé, P., Grävare Silbernagel, K., Augustsson, J., Thomeé, R., & Karlsson, J. (2006). A test battery for evaluating hop performance in patients with an ACL injury and patients who have undergone ACL reconstruction. Knee Surgery, Sports Traumatology, Arthroscopy, 14(8), 778–788.
Halabchi F, Hassabi M. Acute ankle sprain in athletes: Clinical aspects and algorithmic approach. World J Orthop 2020; 11(12): 534-558
Herbert-Losier et al. Updated reliability and normative values for the standing heel-rise test in healthy adults. Physiotherapy 103 (2017) 446–452.
Herzog MM et al. Epidemiology of Ankle Sprains and Chronic Ankle Instability. Journal of Athletic Training 2019;54(6):603–610
Hopkins J.T., et al. Alterations in evertor/invertor muscle activation and center of pressure trajectory in participants with functional ankle instability. J. Electromyogr. Kinesiol. 2012;22:280–285.
Hubbard, T. J., & Hertel, J. (2006). Mechanical Contributions to Chronic Lateral Ankle Instability. Sports Medicine, 36(3), 263–277.
Hubbard, T. J., Kramer, L. C., Denegar, C. R., & Hertel, J. (2007). Contributing Factors to Chronic Ankle Instability. Foot & Ankle International, 28(3), 343–354.
Kang M et al. Association of Ankle Kinematics and Performance on the Y-Balance Test With Inclinometer Measurements on the Weight-Bearing-Lunge Test. Journal of Sport Rehabilitation, 2015, 24, 62-67
Kockum, B., & Heijne, A. I.-L. M. (2015). Hop performance and leg muscle power in athletes: Reliability of a test battery. Physical Therapy in Sport, 16(3), 222–227.
Lin et al. The epidemiology of chronic ankle instability with perceived ankle instability- a systematic review. Journal of Foot and Ankle Research (2021) 14:41.
Loudon JK et al. The efficacy of manual joint mobilisation/manipulation in treatment of lateral ankle sprains: a systematic review. Br J Sports Med. 2014 Mar; 48(5) : 365-70.
Martin LR et al. Ankle Stability and Movement Coordination Impairments: Lateral Ankle Ligament Sprains Revision 2021. J Orthop Sports Phys Ther. 2021;51(4):CPG1-CPG80.
Martinez BR, De Oliveira JC, Vieira KVSG & Yi LC (2019): Translation, Cross-cultural Adaptation and Reliability of
The Foot Posture Index (FPI-6) – Brazilian Version, Physiotherapy Theory and Practice.
McCann RS et al. Isometric Hip Strength and Dynamic Stability of Individuals With Chronic Ankle Instability. Journal of Athletic Training 2018;53(7):672–678.
McKeon PO et al. Freeing the foot: Integrating the Foot Core System into Rehabilitation for Lower Extremity Injuries. Clin Sports Med 34 (2015) 347–361
Mollà-Casanova et al. Clin Rehabil. 2021 Dec;35(12):1694-1709.
Plisky P, Schwartkopf-Phifer K, Huebner B, Garner MB, Bullock G. Systematic Review and Meta-Analysis of the Y-Balance Test Lower Quarter: Reliability, Discriminant Validity, and Predictive Validity. IJSPT. 2021;16(5):1190-1209.
Pohl T et al. Limb movement, coordination and muscle activity during a cross-coordination movement on a stable and unstable surface. Gait & Posture 81 (2020) 131–137).
Poweden C et al. The reliability of the Star Excursion Balance Test and Lower Quarter Y-balance Test in healthy adults: a systematic review. Int J Sports Phys Ther. 2019 Sep;14(5):683-694.
Renström AFH et al. Lesões ligamentares do tornozelo. Rev Bras Med Esporte _ Vol. 5, No 1 – Jan/Fev, 1999
Docherty CL et al. Development and Reliability of the Ankle Instability Instrument Journal of Athletic Training 2006;41(2):154–158
Rohner-Spengler M et al, Reliability and Minimal Detectable Change for the Figure-of-Eight-20 Method of Measurement of Ankle Edema, J Orthop Sports Phys Ther, 2007 Apr;37(4):199-205.
Sarcon AK et al. Lateral Ankle Sprain and Chronic Ankle Instability; Foot & Ankle Orthopaedics 2019, Vol. 4(2) 1-10
Song K et al. Dynamic reach deficits in those with chronic ankle instability: A systematic review and meta-analysis. Phys Ther Sport 2022 Jan;53:40-50.
Vicenzino B et al. Initial Changes in Posterior Talar Glide and Dorsiflexion of the Ankle After Mobilization With Movement in Individuals With Recurrent Ankle Sprain. J Orthop Sports Phys Ther • Volume 36 • Number 7 • July 2006
Webster, K. A., & Gribble, P. A. (2010). Functional Rehabilitation Interventions for Chronic Ankle Instability: A Systematic Review. Journal of Sport Rehabilitation, 19(1), 98–114.
X. Shi et al. Does treatment duration of manual therapy influence functional outcomes for individuals with chronic ankle instability: A systematic review with meta-analysis? Musculoskeletal Science and Practice 40 (2019) 87–95
Mais do E-fisio
Tendinopatias do Tendão Tibial Posterior A disfunção do tendão tibial posterior (DTTP) é uma condição comum entre as patologias do pé e tornozelo. …
Lesões do Ligamento Colateral Medial O ligamento colateral medial situa-se entre o côndilo medial do fêmur até o côndilo medial da tíbia. Sua …
Fratura de escafóide As fraturas de escafóide interferem diretamente na funcionalidade. São pontos chave para uma boa recuperação a abordagem no tempo certo …
Fraturas de Platô Tibial Fraturas do platô tibial podem ser graves e gerar grande perda funcional ao joelho acometido. Por isso necessitam de …
Síndrome do Impacto Femoroacetabular A síndrome do Impacto Femoroacetabular (IFA) costuma ser um importante acometimento da articulação do quadril, resultando em limitações funcionais …
Tendinopatia patelar A Tendinopatia Patelar (TP) costuma ser um importante acometimento da articulação do joelho, frequentemente apresentada como dor anterior na articulação, resulta …
Síndrome da Dor Femoropatelar Síndrome da Dor Femoropatelar é um termo geral usado para descrever a dor retropatelar. É uma condição persistente que …