Tendinopatia do bíceps braquial A tendinopatia do bíceps braquial acomete principalmente a cabeça longa do músculo, e o sintoma mais comum é a …
A instabilidade do ombro é uma condição que pode se apresentar de diversas formas em relação à causa, grau de severidade e direção da instabilidade, o que pode tornar complexo o processo de diagnóstico e tomada de decisão em relação ao tipo de tratamento mais adequado em cada caso.
Por isso, ao longo do tempo, diversos sistemas de classificação foram desenvolvidos em uma tentativa de identificar e agrupar estes diferentes cenários clínicos para auxiliar na definição do tratamento. Uma das classificações mais conhecidas é a classificação de Stanmore, desenvolvida por Lewis e colaboradores (JAGGI A., 2010), que propõe três grupos de causas para a instabilidade de acordo com o envolvimento ou não de componentes estruturais da articulação.
Por: Areolino Pena Matos, PhD. e Nívea Renata Oliveira Monteiro
O primeiro grupo sugere uma causa traumática estrutural; o segundo, atraumática estrutural e o último grupo, atraumática com padrões musculares anormais que levam a essa condição. A classificação não é rígida e é possível que haja uma combinação entre os grupos.
Observa-se que essa classificação não considera a direção da instabilidade, em contraste com o sistema desenvolvido por Kuhn et al. 2011, que classifica a condição quanto a frequência dos episódios de luxação da articulação, que consiste na perda de contato completo do úmero com a glenóide, ou subluxação, quando ocorre o deslocamento parcial (um episódio; dois a cinco; mais de cinco episódios por ano), etiologia (traumática ou atraumática), direção (anterior, inferior ou posterior) e severidade (luxação ou subluxação).
Há ainda um grupo de pacientes que pode apresentar instabilidade em mais de uma direção, o que é conhecido como instabilidade multidirecional. É necessário que os profissionais possuam conhecimento desses aspectos para melhor compreensão e manejo do quadro clínico.
Ao discutir essa condição, não se pode deixar de mencionar uma população específica amplamente explorada na literatura: os atletas que realizam movimentos acima da cabeça, ou atletas overhead. Devido à demanda biomecânica e ao uso repetitivo no esporte, principalmente para movimentos como arremesso, estão mais suscetíveis a desenvolverem instabilidade do ombro (COOLS et al., 2016) e necessitam de uma abordagem apropriada para garantir um retorno ao esporte seguro.
Um dos maiores desafios associados ao tratamento da instabilidade do ombro é evitar os possíveis episódios recorrentes de luxação ou subluxação da articulação, que são comuns após o primeiro episódio e podem ocorrer em até 39% dos casos (OLDS et al., 2015), principalmente em jovens, e resultar no agravamento da lesão (RUTGERS et al., 2022).
A reabilitação destes indivíduos, seja com o tratamento conservador ou pós-operatório, conta com a importante atuação da fisioterapia. Para auxiliar neste processo, serão apresentadas informações sobre anatomia e biomecânica da articulação glenoumeral, epidemiologia, avaliação, tratamento e critérios para alta relacionados à instabilidade do ombro.
A articulação glenoumeral é do tipo esferóide com movimentos nos 3 planos: Sagital (Flexão e Extensão), Frontal (Adução e Abdução) e Transverso (Rotação medial e lateral) e do ponto de vista da artrocinemática os movimentos de: tração, compressão, rolamento, deslizamento e giro. É formada pela superfície da cavidade glenóide da escápula e a cabeça do úmero. A diferença de dimensão óssea entre essas estruturas, marcada por uma pequena área de superfície glenoidal comparada com o tamanho da cabeça do úmero, resulta em um baixo grau de contato articular. Essa característica permite que a articulação do ombro tenha maior mobilidade em relação a outras articulações do corpo. Porém, também a torna mais instável e suscetível a lesões.
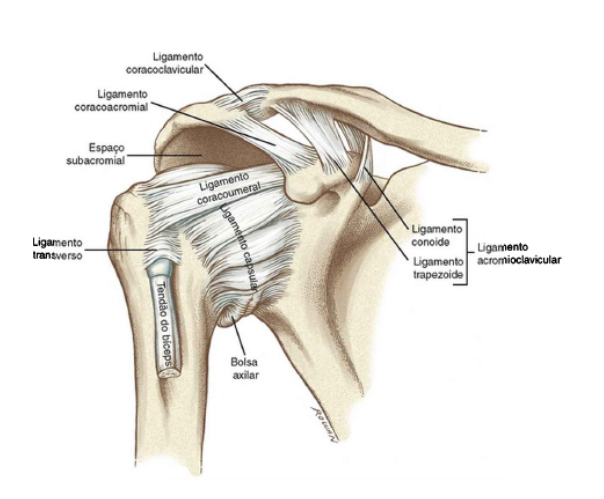
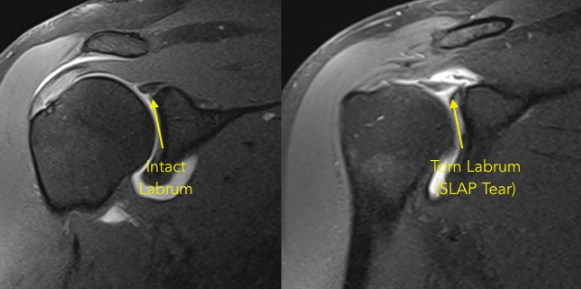
Existem, no entanto, algumas estruturas que interagem entre si para garantir a função e estabilidade necessária durante o movimento do ombro em diferentes posições. Essas estruturas são classificadas em estabilizadores estáticos e dinâmicos. Dentre os estabilizadores estáticos, estão o lábio glenoidal, ligamento coracoumeral e porções superior, média e inferior do ligamento glenoumeral (Imagem 1). O lábio glenoidal, estrutura de fibrocartilagem, desempenha um importante papel nessa estabilização, aumentando a profundidade da glenóide em 50% (FRIEDMAN et al., 2020).
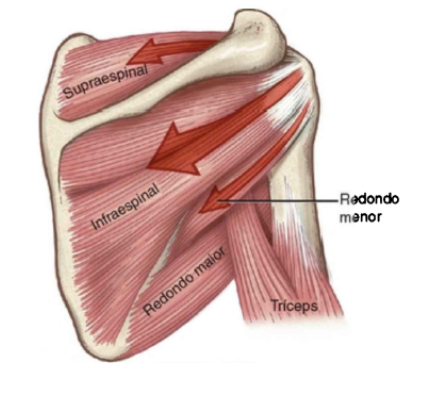
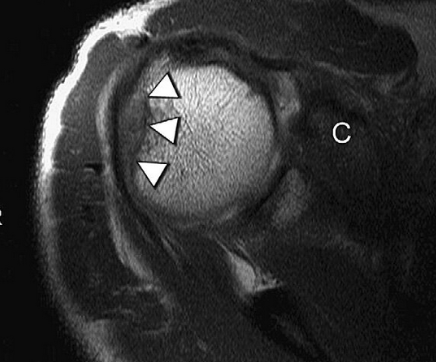
As estruturas musculotendíneas do manguito rotador, musculatura periescapular e cabeça longa do bíceps braquial fazem parte dos estabilizadores dinâmicos. A disposição e inserção dos músculos do manguito rotador na cabeça do úmero impedem grandes translações desse osso ao direcioná-lo em direção à cavidade glenóide durante a contração (DUGAS e CROZIER, 2018) (Imagem 2). Quando essa função muscular é alterada, resulta em uma incapacidade de manter a cabeça do úmero no centro da glenóide e consequente instabilidade.
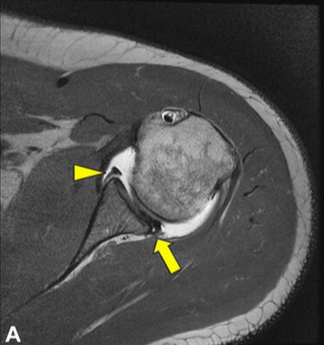
É fundamental entender que todas estas estruturas, ósseas e partes moles, podem ser lesionadas em diferentes graus dependendo do mecanismo de lesão e do grau de energia recebida pelo ombro, em casos de trauma, e contribuir para a instabilidade da articulação. Abaixo serão apresentadas as principais lesões que podem estar associadas com a instabilidade do ombro.
– Lesão de Bankart: Lesão na região anterioinferior do lábio glenoidal. (A)
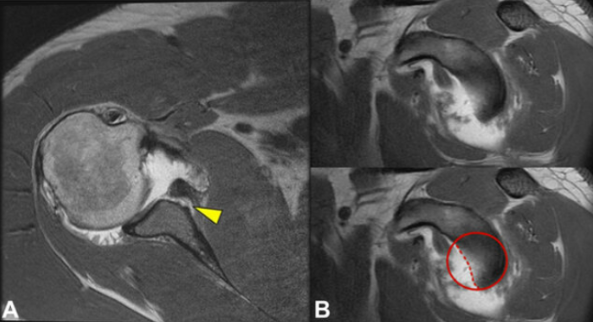
A maioria das luxações do ombro são decorrentes de um evento traumático. Estima-se uma incidência de 23.9% casos ao ano na população em geral, e ocorre predominantemente, em jovens do sexo masculino (ZACHILLI e OWENS, 2010).
As luxações unidirecionais com direção anterior possuem maior prevalência, correspondente a 80% dos casos (OWENS et al., 2007), seguida da luxação posterior. Dentre as lesões associadas, a lesão de Bankart é a mais comum na luxação anterior do ombro (FEDORKA et al., 2015). O mecanismo de lesão mais frequente envolve a abdução, flexão e rotação lateral do ombro, comumente visto em atletas arremessadores (Imagem 4).

Entre os mais conhecidos fatores de risco para a instabilidade estão o próprio trauma agudo, anteriormente citado, a fraqueza dos músculos estabilizadores da articulação, hipermobilidade articular e luxações prévias, especialmente a anterior.
Devido à falta de consenso na definição e diagnóstico da instabilidade multidirecional, dados sobre a prevalência e incidência da instabilidade multidirecional são escassos. Essa condição pode estar relacionada a causas traumáticas, a distúrbios do tecido conectivo ou, mais comumente, a microtraumas causado por movimentos repetitivos, vistos em atletas de esportes como vôlei, ginástica, escalada e levantamento de peso (STOKES et al., 2023).
O diagnóstico da instabilidade envolve a história clínica e exame físico. Exames de imagem podem auxiliar a identificar as estruturas lesionadas e a extensão do dano.
Na história clínica, deve-se buscar entender o evento que levou à instabilidade para diferenciar de um trauma ou início gradual dos sintomas. Se traumático, identificar o mecanismo de lesão e o grau de energia imposto pelo trauma. Altas energias podem indicar mais estruturas acometidas e, possivelmente, maior gravidade.
É relevante perguntar ao paciente se ocorreu a luxação ou subluxação da articulação, e se ocorreu de forma unilateral ou bilateral. O envolvimento bilateral ocorre com maior frequência em casos de instabilidade multidirecional. Além disso, deve-se questionar qual a frequência desses episódios e em quais movimentos/posições do ombro ocorre. Identifique também a presença de dor, localização e características.
Deve-se identificar quais atividades estão comprometidas em decorrência da lesão, quais são essenciais para o paciente recuperar sua funcionalidade, e em caso de atletas, compreender as exigências específicas do esporte e suas expectativas com a reabilitação.
No exame físico, ao realizar a inspeção do membro, observar a existência de atrofia, edema e a posição que o paciente mantém o membro. Também deve ser investigado se há uma atitude protetiva e evitação de certos movimentos. Na palpação, busca-se por pontos dolorosos nos aspectos anterior, lateral, posterior e superior do ombro.
Devem ser quantificadas as amplitudes de movimento ativas e passivas de todos os movimentos da articulação glenoumeral. Em atletas overhead com movimento de arremesso, deve ser dada atenção em relação aos movimentos de rotação lateral e medial. Esse movimento exige grandes amplitudes de rotação lateral, mas também impõe carga na região posterior do ombro na fase de desaceleração, o que pode resultar em rigidez e diminuição da rotação medial. Déficits na força muscular dos músculos das articulações escapulotorácica (como o trapézio inferior e o serrátil anterior) e glenoumeral (como os do manguito rotador) devem ser avaliados (COOLS et al., 2016).
Alguns testes são comumente usados para identificar a instabilidade glenoumeral e sua direção (LIZZIO et al., 2017; HEGEDUS et al., 2012; GOLDENBERG et al., 2020). Ressalta-se, no entanto, que estes testes não são capazes de predizer com completa acurácia as lesões. Portanto, não devem ser feitos de forma isolada, devendo ser um complemento à história clínica do paciente. Abaixo estão os principais testes:
Instabilidade anterior do ombro:
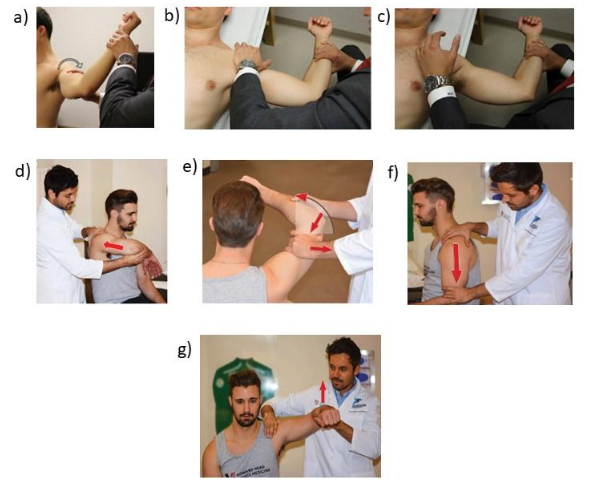
A escolha pelo tratamento conservador, composto pelo procedimento de redução da articulação, imobilização e reabilitação; ou cirúrgico, que visa o reparo das estruturas lesionadas, deve ser feito baseado em fatores contextuais do paciente e suas necessidades.
É importante conhecer os resultados de cada tipo de tratamento e quais critérios tornam o paciente mais adequado para o tratamento conservador ou cirúrgico, para que possa ser feito o encaminhamento para o profissional apropriado, se necessário. Vários estudos tentaram responder qual seria o melhor tratamento na luxação anterior do ombro para a redução de episódios recorrentes. Uma recente revisão sistemática (ALKHATIB et al., 2022) concluiu que o reparo de Bankart, procedimento cirúrgico que corrige lesões no complexo capsulabral, é capaz de reduzir a recorrência de episódios de luxação ou subluxação em comparação com o tratamento conservador.
Portanto, pacientes que estão sob maior risco de recorrência como jovens, sexo masculino, atletas e/ou que apresentem maiores lesões estruturais podem se beneficiar mais desse tipo de tratamento (STOKES et al., 2023). Existem diversas técnicas cirúrgicas para as diferentes lesões associadas com a instabilidade no ombro, é essencial a comunicação com o médico cirurgião em caso de dúvidas sobre o procedimento realizado. Será apresentado alguns pontos importantes da reabilitação pós-operatória de um dos procedimentos de estabilização mais comum: o reparo de Bankart.
Existe variabilidade na literatura em relação ao tempo de imobilização após o procedimento cirúrgico, limites de amplitude de movimento e início do fortalecimento muscular. A média, no entanto, do período de imobilização com tipóia é de 4 semanas. A Sociedade Americana de Terapeutas do Ombro e Cotovelo divide a reabilitação em 3 fases (GAUNT et al., 2017).
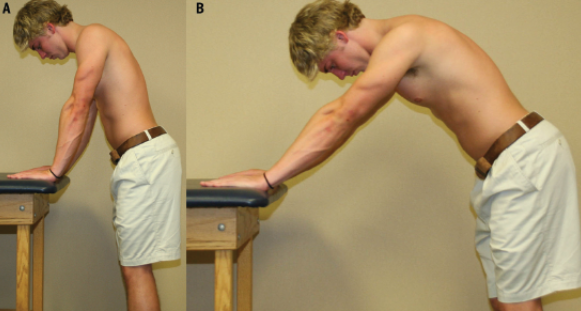
A primeira fase (0 a 6 semanas de pós-operatório) tem como principal objetivo a proteção do reparo contra forças que excedam a sua capacidade de resistência durante esse período inicial de cicatrização. Além disso, deve-se obter o aumento da amplitude de movimento com exercícios passivos e ativo-assistidos (Imagem 6). Até a terceira semana de pós-operatório deve-se limitar a flexão passiva até 90 graus e rotação lateral passiva, com o ombro em abdução de 20 graus, até 30 graus. Exercícios ativos escapulares e de articulações não envolvidas, como cotovelo, devem ser incluídos nessa fase. Deve-se educar o paciente para a importância de não exceder as recomendações em relação ao ganho de amplitude de movimento.
Na segunda fase (6 a 12 semanas de pós-operatório) iniciam-se exercícios neuromusculares para o ombro com carga progressiva, como elevações resistidas no plano escapular e exercícios com descarga de peso nas semanas finais. É importante que ao final de 12 semanas toda a amplitude de movimento tenha sido restaurada.
A última fase (12 a 24 semanas de pós-operatório) deve ser individualizada com o objetivo de cada paciente. Nessa fase exercícios mais vigorosos, com maior intensidade de força, resistência, potência e estabilidade dinâmica são permitidos, porém o paciente deve apresentar força, resistência e controle neuromuscular apropriados.
Em casos de instabilidade multidirecional, é recomendado o tratamento conservador como primeira opção de tratamento pelos efeitos positivos na dor, força e funcionalidade destes indivíduos, como observado no programa de reabilitação de Watson, que é dividido em 6 fases e baseado principalmente no controle neuromuscular da escápula e úmero (WARBY et al., 2018; WATSON et al., 2016; WATSON et al., 2017).
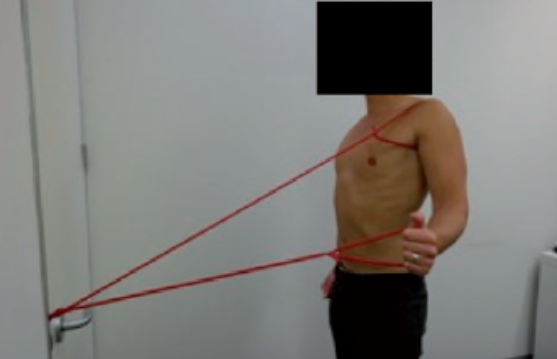
As primeiras 3 fases possuem o objetivo de treinar o controle neuromuscular em baixas amplitudes de movimento, envolvendo exercícios que recrutam a musculatura escapular e do manguito rotador (Imagem 7), e a realização dos movimentos de flexão e abdução até 45 graus (Imagem 8). Na maioria das fases, é realizada a estabilização do ombro com auxílio de um elástico até que o paciente tenha controle neuromuscular adequado.
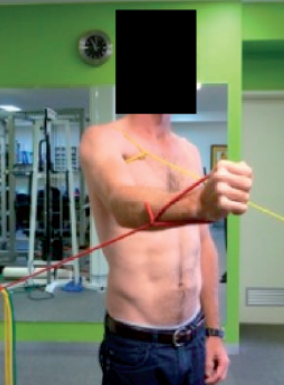
Nas últimas fases (4 e 5) ocorre a realização dos exercícios com aumento da amplitude de movimento e incluem-se exercícios voltados para o fortalecimento do músculo deltóide anterior, médio e posterior. A última fase volta-se para a funcionalidade e especificidade esportiva, com a realização dos exercícios nas amplitudes finais de movimento, pliometria (Imagem 9), exercícios com descarga de peso e integração de cadeia cinética, composto pela inclusão dos diferentes segmentos corporais no exercício para auxiliar na transferência de energia do movimento e na estabilidade. A dosagem dos exercícios deve ser definida de acordo com a ausência de dor e bom controle escapular.

Os objetivos a serem alcançados no tratamento da instabilidade do ombro envolvem a redução da dor, adequada mobilidade, força, controle neuromuscular e, principalmente, a melhora da funcionalidade. O paciente deve ser capaz de retornar às suas atividades prévias à lesão. Em pacientes que não atingirem esses critérios no tratamento conservador deve-se considerar o tratamento cirúrgico.
Em atletas, todo o processo de reabilitação será voltado para a finalidade do retorno ao esporte. Esta decisão é complexa e envolve múltiplos fatores que podem interferir na performance do atleta. Um consenso recente (SCHWANK et al., 2022) direcionado para o manejo de lesões no ombro de atletas definiu 6 importantes domínios para guiar o retorno ao Esporte do atleta. São eles:

Alkhatib, N., Abdullah, A. S. A., AlNouri, M., Ahmad Alzobi, O. Z., Alkaramany, E., & Ishibashi, Y. Short- and long-term outcomes in Bankart repair vs. conservative treatment for first-time anterior shoulder dislocation: a systematic review and meta-analysis of randomized controlled trials. Journal of shoulder and elbow surgery. 2022; 31(8), 1751–1762.
Barbosa G, Leme L, Saccol MF, Pocchini A, Ejnisman B, Griffin S. Tradução e adaptação cultural para o português do Brasil do western ontario shoulder instability index (WOSI). Rev Bras Med Esporte. 2012;18(1):35-37.
Cools AM, Borms D, Castelein B, Vanderstukken F, Johansson FR. Evidence-based rehabilitation of athletes with glenohumeral instability. Knee Surg Sports Traumatol Arthrosc. 2016;24(2):382-389.
Dugas JR, Crozier MW. Traumatic Anterior Instability: Treatment Options for Initial Instability. Sports Med Arthrosc Rev. 2018;26(3):95-101.
Fedorka CJ, Mulcahey MK. Recurrent anterior shoulder instability: a review of the Latarjet procedure and its postoperative rehabilitation. Phys Sportsmed. 2015;43(1):73-79.
Friedman LGM, Lafosse L, Garrigues GE. Global Perspectives on Management of Shoulder Instability: Decision Making and Treatment. Orthop Clin North Am. 2020;51(2):241-258.
Gaunt BW, Shaffer MA, Sauers EL, Michener LA, McCluskey GM, Thigpen CA. The American Society of Shoulder and Elbow Therapists’ Consensus Rehabilitation Guideline for Arthroscopic Anterior Capsulolabral Repair of the Shoulder. J Orthop Sports Phys Ther. 2010;40(3):155-168.
Goldenberg BT, Lacheta L, Rosenberg SI, Grantham WJ, Kennedy MI, Millett PJ. Comprehensive review of the physical exam for glenohumeral instability. Phys Sports med. 2020;48(2):142-150.
Hegedus EJ, Goode AP, Cook CE, et al. Which physical examination tests provide clinicians with the most value when examining the shoulder? Update of a systematic review with meta-analysis of individual tests. Br J Sports Med. 2012;46(14):964-978.
Jaggi A, Lambert S. Rehabilitation for shoulder instability. Br J Sports Med. 2010;44(5):333-340.
Kuhn JE, Helmer TT, Dunn WR, Throckmorton V TW. Development and reliability testing of the frequency, etiology, direction, and severity (FEDS) system for classifying glenohumeral instability. J Shoulder Elbow Surg. 2011;20(4):548-556.
Lizzio VA, Meta F, Fidai M, Makhni EC. Clinical Evaluation and Physical Exam Findings in Patients with Anterior Shoulder Instability. Curr Rev Musculoskelet Med. 2017;10(4):434-441.
Olds M, Ellis R, Donaldson K, Parmar P, Kersten P. Risk factors which predispose first-time traumatic anterior shoulder dislocations to recurrent instability in adults: a systematic review and meta-analysis. Br J Sports Med. 2015;49(14):913-922.
Orvets ND, Parisien RL, Curry EJ, Chung JS, Eichinger JK, Murakami AM, Li X. Acute Versus Delayed Magnetic Resonance Imaging and Associated Abnormalities in Traumatic Anterior Shoulder Dislocations. Orthop J Sports Med. 2017 Sep 22;5(9):2325967117728019. doi: 10.1177/2325967117728019. PMID: 28975132; PMCID: PMC5613843.
Owens BD, Duffey ML, Nelson BJ, DeBerardino TM, Taylor DC, Mountcastle SB. The Incidence and Characteristics of Shoulder Instability at the United States Military Academy. Am J Sports Med. 2007;35(7):1168-1173.
Rudez J, Zanetti M. Normal anatomy, variants and pitfalls on shoulder MRI. Eur J Radiol. 2008 Oct;68(1):25-35. doi: 10.1016/j.ejrad.2008.02.028. Epub 2008 Apr 18. PMID: 18423935.
Rutgers C, Verweij LukasPE, Priester-Vink S, van Deurzen DFP, Maas M, van den Bekerom MPJ. Recurrence in traumatic anterior shoulder dislocations increases the prevalence of Hill–Sachs and Bankart lesions: a systematic review and meta-analysis. Knee Surg Sports Traumatol Arthrosc. 2022;30(6):2130-2140.
Schwank A, Blazey P, Asker M, et al. 2022 BernConsensus Statement on Shoulder Injury Prevention, Rehabilitation, and Return to Sport for Athletes at All Participation Levels. J Orthop Sports Phys Ther. 2022;52(1):11-28.
Stokes DJ, McCarthy TP, Frank RM. Physical Therapy for the Treatment of Shoulder Instability. Phys Med Rehabil Clin N Am. 2023;34(2):393-408.
Watson L, Warby S, Balster S, Lenssen R, Pizzari T. The treatment of multidirectional instability of the shoulder with a rehabilitation programme: Part 2. Shoulder Elb. 2017;9(1):46.
Watson L, Warby S, Balster S, Lenssen R, Pizzari T. The treatment of multidirectional instability of the shoulder with a rehabilitation program: Part 1. Shoulder Elb. 2016;8(4):271-278.
Warby SA, Ford JJ, Hahne AJ, et al. Comparison of 2 Exercise Rehabilitation Programs for Multidirectional Instability of the Glenohumeral Joint: A Randomized Controlled Trial. Am J Sports Med. 2018;46(1):87-97.
Wilk KE, Bagwell MS, Davies GJ, Arrigo CA. Return to sport participation criteria following shoulder injury: A clinical comentary. Int J Sports Phys Ther. 2020;15(4):624-642.
Zacchilli MA, Owens BD. Epidemiology of Shoulder Dislocations Presenting to Emergency Departments in the United States: J Bone Jt Surg-Am Vol. 2010;92(3):542-549.
Mais do E-fisio
Tendinopatia do bíceps braquial A tendinopatia do bíceps braquial acomete principalmente a cabeça longa do músculo, e o sintoma mais comum é a …
Fasciopatia Plantar Uma das condições mais complexas de se abordar na reabilitação de membros inferiores, a fasciopatia plantar (FP) nos pede um novo …
Tríade terrível do cotovelo Composta pela luxação e fratura da cabeça do rádio e fratura do olécrano, a tríade terrível do cotovelo é …
Luxação acromioclavicular Apesar do pequeno tamanho em relação às outras articulações do corpo, a articulação acromioclavicular (AC) possui importante papel no complexo do …
Epicondilalgia Medial O cotovelo de golfista (epicondilite medial, tendinose, epicondilalgia medial ou cotovelo do arremessador) é uma tendinopatia que afeta o tendão flexor …
Epicondilalgia Lateral Uma apresentação musculoesquelética comum em homens e mulheres entre 35 e 54 anos de idade é a dor sobre o epicôndilo …
Lesão do manguito rotador A lesão do manguito rotador é considerada uma causa comum de dor no ombro, apesar de ser apenas um …